|
|
|
| 1)薬物療法の原則 薬物療法に入る前に、前述した生活指導を徹底し、また夜尿記録(がまん尿・起床時尿等の記録を 含む)を毎日つけることが前提となる。 夜尿症の薬物療法は、その類型診断に基づいて行うのが原則であり、図4に生活指導と薬物療法の 関係について示す。 実際の薬物療法は、副作用を軽減し、薬物依存性を防止するために、2週内服、1週休薬といった治療 スケジュールで行っている。この休薬期間を設けることの意義は、副作用防止のために定期的に薬物を 体内からWash outすること、薬物に対する依存性を軽減するところにある。 薬物療法の効果判定は、休薬期間と比較することはもとより、前年の同季節における夜尿率とし比較 して判断するのが望ましい。 これらの薬物療法の効果について、筆者の経験を中心に図5に示す。 |
|
| 図4 <生活指導と薬物療法> 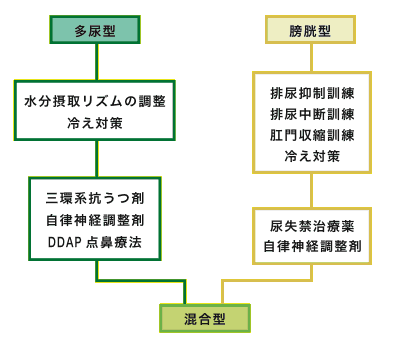 |
|
図5 <夜尿症の薬物療法効果の比較> 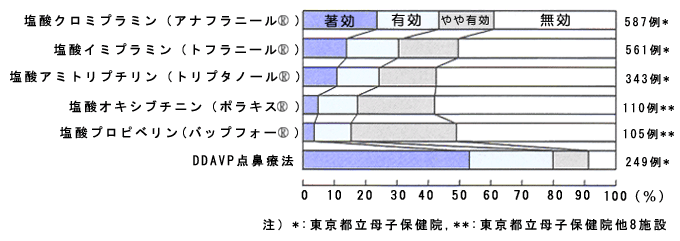 |
|
| 2)多尿型 イ) 三環系抗うつ剤 多尿型に対する薬物療法としては、三環系抗うつ剤が第一選択となり、Clomipramine(Anafranil), Imipramine(Tofranil), Amitriptyline(Tryptanol) がある。いずれも就眠前内服とし、5~7才が10mg、8才 以上が25mgを基準量としている。しかし、初回投与量は10mgとし、副作用等のないことを確認した上で 増量することが望ましい。効果が見られない場合においても、25mg以上の大量投与は望ましくない。 そのようなことから、初回投与量は年齢に関係なく10㎎とすべきである。 留意すべき副作用としては、食欲不振、悪心、嘔吐、不眠等があるが、これらが見られた場合には 直ちに服用を中止することが望ましい。また、小児においては、漫然と長期連続投与を行うことは好 ましくない。 |
|
| ロ) DDAVP点鼻療法 多尿型、とくに低浸透圧多尿型の夜尿症に対しては、 DDAVP点鼻療法が良好な治療成績をおさめている。これは、就眠直前に酢酸デスモプレシン点鼻薬を鼻粘膜から吸収させる治療であり、 10μg を基準量として適宜増減している。 副作用としては、頭痛、浮腫等の水中毒症状が指摘されているが、摂取水分コントロール等の生活指導を守っている限り、副作用は全く見られていない。 点鼻療法は、海外では夜尿症を対象としてスプレー式のものが認可されているが、日本においては夜尿症では保険制度上認められておらず、しかもチューブ式に限定されている。現在、低浸透圧型の夜尿症に対するスプレー式点鼻療法の認可に向けて、最終的な検証的治験が実施されているところである。 従来のチューブ式点鼻薬とスプレー式点鼻薬を写真で示す。 |
|
 チューブ式点鼻薬 |
 スプレー式点鼻薬 |
| 3)膀胱型 膀胱型に対しては、oxybutynin hydrochloride(Pollakisu) や propiverine hydrochloride(BUP-4)といった尿失禁治療薬を中心に用いている。前者は、5~7才が2mg、8才以上が4mg、後者は6歳以上10mgを基準量とし、就眠前に内服させている。昼間尿や頻尿を併発している症例に対しては、朝食後と就眠前の2回内服とすることが多い。これらの薬物は、夜尿を直ちに消失させる効果は少ないとはいえ、機能的膀胱容量を有意に改善させ、その結果寝入りばなの夜尿が消失し明け方だけの夜尿に改善させる効果がある。 成人・老人に対する副作用としては、口渇、目が乾く、排尿困難等の副作用が2割程度報告されている が、小児においては、口渇や目が乾くといった坑コリン作用に類似した副作用が極めて少数例にみら れるのみであるが、漫然とした長期連続投与は望ましくない。 |
|
| 4)混合型 多尿型と膀胱型とが合併している混合型に対する薬物療法としては、これまで述べた薬物療法に準拠して併用療法を行うのがよい。 併用療法の際の留意点としては、副作用も増強するため、併用前に副作用の有無について十分に聴取しておくことを忘れてはならない。 |
|